Prednisol - Les glucocorticoïdes physiologiques (cortisone et hydrocortisone) sont des hormones métaboliques essentielles.
Le médicament Prednisol appartient au groupe appelés Glucocorticoïdes
Cette spécialité pharmaceutique a un code ATC - H02AB06
AGIO PHARMACEUTICALS (Inde) - Prednisol solution injectable (IM - IV) 30 мг/мл , П N013091/01 - 07.09.2007
Prednisol
solution injectable (IM - IV)
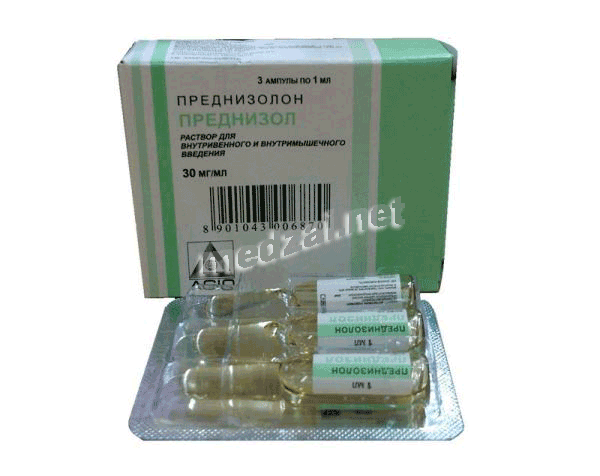
AGIO PHARMACEUTICALS (Inde)
Dosage : 30 мг/мл
Résumé des caractéristiques du médicament
Доза препарата и продолжительность лечения устанавливается врачом индивидуально в зависимости от показаний и тяжести заболевания. Преднизол вводят внутривенно (капельно или струйно) или внутримышечно. Внутривенно препарат обычно вводят сначала струйно, затем капельно.
При острой недостаточности надпочечников разовая доза препарата составляет 100-200 мг, суточная 300-400 мг.
При тяжелых аллергических реакциях Преднизол вводят в суточной дозе 100-200 мг в течение 3-16 дней.
При бронхиальной астме препарат вводят в зависимости от тяжести заболевания и эффективности комплексного лечения от 75 до 675 мг на курс лечения от 3 до 16 дней; в тяжелых случаях доза может быть повышена до 1400 мг на курс лечения и более с постепенным снижением дозы.
При астматическом статусе Преднизол вводят в дозе 500-1200 мг в сутки с последующим снижением до 300 мг в сутки и переходом на поддерживающие дозы.
При тиреотоксическом кризе вводят по 100 мг препарата в суточной дозе 200-300 мг; при необходимости суточная доза может быть увеличена до 1000 мг. Длительность введения зависит от терапевтического эффекта, обычно до 6 дней.
При шоке, резистентном к стандартной терапии, Преднизол в начале терапии обычно вводят струйно, после чего переходят на капельное введение. Если в течение 10-20 минут артериальное давление не повышается, повторяют.струйное введение препарата. После выведения из шокового состояния продолжают капельное введение до стабилизации артериального давления. Разовая доза составляет 50-150 мг (в тяжелых случаях - до 400 мг). Повторно препарат вводят через 3-4 часа. Суточная доза может составлять 300-1200 мг (с последующим снижением дозы).
При острой печеночно-почечной недостаточности (при острых отравлениях, в послеоперационном и послеродовом периодах и др.), Преднизол вводят по 25-75 мг в сутки; при наличии показаний суточная доза может быть увеличена до 300-1500 мг в сутки и выше.
При острой печеночно-почечной недостаточности (при острых отравлениях, в послеоперационном и послеродовом периодах и др.), Преднизол вводят по 25-75 мг в сутки; при наличии показаний суточная доза может быть увеличена до 300-1500 мг в сутки и выше.
При ревматоидном артрите и системной красной волчанке Преднизол вводят дополнительно к системному приему препарата в дозе 75 -125 мг в сутки не более 7-10 дней.
При остром гепатите Преднизол вводят по 75-100 мг в сутки в течение 7-10 дней.
При отравлениях прижигающими жидкостями с ожогами пищеварительного тракта и верхних дыхательных путей Преднизол назначают в дозе 75-400 мг в сутки в течение 3-18 дней.
При невозможности внутривенного введения, Преднизол вводят внутримышечно в тех же дозах. После купирования острого состояния назначают внутрь Преднизол в таблетках, с последующим постепенным уменьшением дозы. При длительном приеме препарата суточную дозу следует снижать постепенно. Длительную терапию нельзя прекращать внезапно!
|
Fabricant
|
Adgio
Farmaçevtikalz
Ltd
A-38, Nandjyot Industrial Estate, Kurla Andheri Road, Safedpool, Mumbai - 400 072, India
Inde
|
AFFECTIONS OU MALADIES :
COLLAGENOSES-CONNECTIVITES
Poussées évolutives de maladies systémiques, notamment : lupus érythémateux disséminé, vascularite, polymyosite, sarcoïdose viscérale.
DERMATOLOGIQUES
dermatoses bulleuses autoimmunes sévères, en particulier pemphigus et pemphigoïde bulleuse,
formes graves des angiomes du nourrisson,
certaines formes de lichen plan,
certaines urticaires aiguës,
formes graves de dermatoses neutrophiliques.
DIGESTIVES
poussées évolutives de la rectocolite hémorragique et de la maladie de Crohn,
hépatite chronique active auto-immune (avec ou sans cirrhose),
hépatite alcoolique aiguë sévère, histologiquement prouvée.
ENDOCRINIENNES
thyroïdite subaiguë de De Quervain sévère,
certaines hypercalcémies.
HEMATOLOGIQUES
purpuras thrombopéniques immunologiques sévères,
anémies hémolytiques auto-immunes,
en association avec diverses chimiothérapies dans le traitement d'hémopathies malignes lymphoïdes,
érythroblastopénies chroniques acquises ou congénitales.
INFECTIEUSES
péricardite tuberculeuse et formes graves de tuberculose mettant en jeu le pronostic vital,
pneumopathie à Pneumocystis carinii avec hypoxie sévère.
NEOPLASIQUES
traitement anti-émétique au cours des chimiothérapies antinéoplasiques,
poussée démateuse et inflammatoire associée aux traitements antinéoplasiques (radio et chimiothérapie).
NEPHROLOGIQUES
syndrome néphrotique à lésions glomérulaires minimes,
syndrome néphrotique des hyalinoses segmentaires et focales primitives,
stade III et IV de la néphropathie lupique,
sarcoïdose granulomateuse intrarénale,
vascularites avec atteinte rénale,
glomérulonéphrites extra-capillaires primitives.
NEUROLOGIQUES
myasthénie,
dème cérébral de cause tumorale,
polyradiculonévrite chronique, idiopathique, inflammatoire,
spasme infantile (syndrome de West) / syndrome de Lennox-Gastaut,
sclérose en plaques en poussée, en relais d'une corticothérapie intraveineuse.
OPHTALMOLOGIQUES
uvéite antérieure et postérieure sévère,
exophtalmies démateuses,
certaines neuropathies optiques, en relais d'une corticothérapie intraveineuse (dans cette indication, la voie orale en première intention est déconseillée).
ORL
certaines otites séreuses,
polypose nasosinusienne,
certaines sinusites aiguës ou chroniques,
rhinites allergiques saisonnières en cure courte,
laryngite aiguë striduleuse (laryngite sous-glottique) chez l'enfant.
RESPIRATOIRES
asthme persistant de préférence en cure courte en cas d'échec du traitement par voie inhalée à fortes doses,
exacerbations d'asthme, en particulier asthme aigu grave,
bronchopneumopathie chronique obstructive en évaluation de la réversibilité du syndrome obstructif,
sarcoïdose évolutive,
fibroses pulmonaires interstitielles diffuses.
RHUMATOLOGIQUES
polyarthrite rhumatoïde et certaines polyarthrites,
pseudo polyarthrite rhizomélique et maladie de Horton,
rhumatisme articulaire aigu,
névralgies cervico-brachiales sévères et rebelles.
TRANSPLANTATION D'ORGANE ET DE CELLULES SOUCHES HEMATOPOIETIQUES ALLOGENIQUES
prophylaxie ou traitement du rejet de greffe,
prophylaxie ou traitement de la réaction du greffon contre l'hôte.
Les glucocorticoïdes physiologiques (cortisone et hydrocortisone) sont des hormones métaboliques essentielles.
Les corticoïdes synthétiques, incluant cette spécialité sont utilisés principalement pour leur effet anti-inflammatoire. A forte dose, ils diminuent la réponse immunitaire. Leur effet métabolique et de rétention sodée est moindre que celui de l'hydrocortisone.
Après absorption orale, le pic sérique est atteint 1 à 2 heures après la prise et la concentration est réduite de moitié à la 6ème heure.
La demi-vie plasmatique est de l'ordre de 200 minutes.
La demi-vie biologique varie de 18 à 36 heures.
Ils sont surtout à craindre à doses importantes ou lors d'un traitement prolongé sur plusieurs mois.
Désordres hydro-électrolytiques : hypokaliémie, alcalose métabolique, rétention hydrosodée, hypertension artérielle, insuffisance cardiaque congestive.
Troubles endocriniens et métaboliques : syndrome de Cushing iatrogène, inertie de la sécrétion d'ACTH, atrophie corticosurrénalienne parfois définitive, diminution de la tolérance au glucose, révélation d'un diabète latent, retard de la croissance chez l'enfant, irrégularités menstruelles.
Troubles musculo-squelettiques : atrophie musculaire précédée par une faiblesse musculaire (augmentation du catabolisme protidique), ostéoporose, fractures pathologiques en particulier tassements vertébraux, ostéonécrose aseptique des têtes fémorales.
Quelques cas de ruptures tendineuses ont été décrits de manière exceptionnelle, en particulier en co-prescription avec les fluoroquinolones.
Troubles digestifs : ulcères gastroduodénaux, ulcération du grêle, perforations et hémorragie digestive, des pancréatites aiguës ont été signalées, surtout chez l'enfant.
Troubles cutanés : atrophie cutanée, acné; purpura; ecchymose, hypertrichose, retard de cicatrisation.
Troubles neuropsychiques :
Fréquemment : euphorie, insomnie, excitation;
Rarement : accès d'allure maniaque, états confusionnels ou confuso-oniriques, convulsions (voie générale ou intrathécale).
état dépressif à l'arrêt du traitement.
Troubles oculaires : certaines formes de glaucome et de cataracte.
Crise rénale sclérodermique (fréquence indéterminée) :
Le nombre d'occurrences d'une crise rénale sclérodermique varie parmi les différentes sous-populations. Le risque le plus élevé a été observé chez les patients souffrant de sclérose systémique diffuse. Le risque le plus faible a été observé chez les patients atteints de sclérose systémique limitée (2 %) et de sclérose systémique juvénile (1 %).
Ce médicament est généralement contre-indiqué dans les situations suivantes (il n'existe toutefois aucune contre-indication absolue pour une corticothérapie d'indication vitale.) :
tout état infectieux à l'exclusion des indications spécifiées ;
certaines viroses en évolution (notamment hépatites, herpès, varicelle, zona) ;
états psychotiques encore non contrôlés par un traitement ;
vaccins vivants ;
Grossesse
Chez l'animal, l'expérimentation met en évidence un effet tératogène variable selon les espèces.
Dans l'espèce humaine, il existe un passage transplacentaire. Cependant, les études épidémiologiques n'ont décelé aucun risque malformatif lié à la prise de corticoïdes lors du premier trimestre.
Lors de maladies chroniques nécessitant un traitement tout au long de la grossesse, un léger retard de croissance intra-utérin est possible. Une insuffisance surrénale néonatale a été exceptionnellement observée après corticothérapie à doses élevées.
Il est justifié d'observer une période de surveillance clinique (poids, diurèse) et biologique du nouveau-né.
En conséquence, les corticoïdes peuvent être prescrits pendant la grossesse si besoin.
Allaitement
En cas de traitement à doses importantes et de façon chronique, l'allaitement est déconseillé.
Il peut être observé avec la corticothérapie générale :
Signes cliniques : surcharge pondérale, obésité, atrophie musculaire, troubles digestifs, ostéoporose, HTA, hypertrichose, purpura, acné.
Signes neuropsychiques : excitation, agitation.
Signes endocriniens et métaboliques : véritable syndrome de Cushing iatrogène, arrêt de croissance chez l'enfant.
Signes biologiques : glycosurie, hyperglycémie, hypokaliémie.
Médicaments hypokaliémiants
L'hypokaliémie est un facteur favorisant l'apparition de troubles du rythme cardiaque (torsades de pointes, notamment) et augmentant la toxicité de certains médicaments, par exemple la digoxine. De ce fait, les médicaments qui peuvent entraîner une hypokaliémie sont impliqués dans un grand nombre d'interactions. Il s'agit des diurétiques hypokaliémiants, seuls ou associés, des laxatifs stimulants, des glucocorticoïdes, du tétracosactide et de l'amphotéricine B (voie IV).
Associations contre-indiquées
+ Vaccins vivants atténués
A l'exception des voies inhalées et locales, et pour des posologies supérieures à 10 mg/j d'équivalent-prednisone (ou > 2 mg/kg/j chez l'enfant ou > 20 mg/j chez l'enfant de plus de 10 kg) pendant plus de deux semaines et pour les « bolus » de corticoïdes : risque de maladie vaccinale généralisée éventuellement mortelle.
Les vaccins vivants atténués sont contre-indiqués même pendant les 3 mois suivant l'arrêt de la corticothérapie.
Associations déconseillées
+ Acide acétylsalicylique
Majoration du risque hémorragique.
Association déconseillée avec des doses anti-inflammatoires d'acide acétylsalicylique (≥ 1 g par prise et/ou ≥ 3 g par jour).
+ Inhibiteurs du CYP3A
Il est prévu que l'administration concomitante d'inhibiteurs du CYP3A, y compris de produits contenant du cobicistat, augmente le risque d'effets secondaires systémiques. L'association doit être évitée, sauf si les bénéfices sont supérieurs au risque accru d'effets secondaires systémiques des corticostéroïdes ; dans ce cas, les patients doivent être surveillés en vue de détecter les éventuels effets secondaires systémiques des corticostéroïdes.
Associations faisant l'objet de précautions d'emploi
+ Anticoagulants oraux
Impact éventuel de la corticothérapie sur le métabolisme de l'anticoagulant oral et sur celui des facteurs de la coagulation. Risque hémorragique propre à la corticothérapie (muqueuse digestive, fragilité vasculaire) à fortes doses ou en traitement prolongé supérieur à 10 jours.
Lorsque l'association est justifiée, renforcer la surveillance : le cas échéant contrôle biologique au 8e jour, puis tous les 15 jours pendant la corticothérapie et après son arrêt.
+ Autres hypokaliémiants
Risque majoré d'hypokaliémie. Surveillance de la kaliémie avec, si besoin, correction.
+ Anticonvulsivants inducteurs enzymatiques
Diminution des concentrations plasmatiques et de l'efficacité des corticoïdes par augmentation de leur métabolisme hépatique par l'inducteur; les conséquences sont particulièrement importantes chez les addisoniens traités par l'hydrocortisone et en cas de transplantation. Surveillance clinique et biologique; adaptation de la posologie des corticoïdes pendant le traitement par l'inducteur et après son arrêt.
+ Digoxine
Hypokaliémie favorisant les effets toxiques des digitaliques. Corriger auparavant toute hypokaliémie et réaliser une surveillance clinique, électrolytique et électrocardiographique.
+ Isoniazide
Décrit pour la prednisolone : diminution des concentrations plasmatiques de l'isoniazide. Mécanisme invoqué : augmentation du métabolisme hépatique de l'isoniazide et diminution de celui des glucocorticoïdes. Surveillance clinique et biologique.
+ Médicaments susceptibles de donner des torsades de pointes
Risque majoré de troubles du rythme ventriculaire, notamment de torsades de pointes. Corriger toute hypokaliémie avant d'administrer le produit et réaliser une surveillance clinique, électrolytique et électrocardiographique.
+ Rifampicine
Diminution des concentrations plasmatiques et de l'efficacité des corticoïdes par augmentation de leur métabolisme hépatique par la rifampicine; les conséquences sont particulièrement importantes chez les addisoniens traités par l'hydrocortisone et en cas de transplantation. Surveillance clinique et biologique; adaptation de la posologie des corticoïdes pendant le traitement par la rifampicine et après son arrêt.
Associations à prendre en compte
+ Fluoroquinolones
Possible majoration du risque de tendinopathie, voire de rupture tendineuse (exceptionnelle), particulièrement chez les patients recevant une corticothérapie prolongée.
+ Acide acétylsalicylique
Majoration du risque hémorragique.
A prendre en compte avec des doses antalgiques ou antipyrétiques (≥ 500 mg par prise et/ou < 3 g par jour).
+ Anti-inflammatoires non stéroïdiens
Augmentation du risque d'ulcération et d'hémorragie gastro-intestinale.
+ Ciclosporine
Augmentation des effets de la prednisolone : aspect cushingoïde, réduction de la tolérance aux glucides (diminution de la clairance de la prednisolone).
 Analogues en Russie
Analogues en Russie
р-р д/в/в и в/м введ.:
30 мг/мл

р-р д/в/в и в/м введ.:
30 мг/мл
р-р д/инъекц.:
30 мг/мл
таб.:
1 мг, 5 мг
р-р д/в/в и в/м введ.:
30 мг/2 мл, 30 мг/мл
мазь д/наружн. прим.:
0.5%, 5 мг/г
 Analogues en France
Analogues en France
comprimé:
5 mg
suspension injectable:
2,5 g
solution buvable:
1 mg
comprimé orodispersible:
20 mg, 5 mg
comprimé effervescent:
20 mg, 5 mg
solution buvable:
0,100 g
comprimé orodispersible:
20,00 mg, 5,00 mg
comprimé effervescent:
20 mg, 5,000 mg